कांजिण्यांचा आजार
कांजिण्या सर्व वयाच्या व्यक्तींमध्ये होऊ शकतात; पण त्या मुलांमध्ये होण्याचं प्रमाण जास्त असतं. मुलांमध्ये या आजाराविरुद्धची प्रतिकारशक्ती निर्माण झालेली नसते. फेब्रुवारी, मार्च महिना आला की, कांजिण्या झालेली मुलं बालरोग तज्ज्ञांकडे येण्यास सुरुवात होते.
कांजिण्या सर्व वयाच्या व्यक्तींमध्ये होऊ शकतात; पण त्या मुलांमध्ये होण्याचं प्रमाण जास्त असतं. मुलांमध्ये या आजाराविरुद्धची प्रतिकारशक्ती निर्माण झालेली नसते. शाळकरी मुलांमध्ये (५ ते १५ वर्षं वयोगट) सर्वांत जास्त प्रमाणात कांजिण्या येताना दिसतात. नेमका हा परीक्षांचा काळ असल्यामुळे कांजिण्या झालेल्या मुलांच्या परीक्षा बुडू शकतात. प्रौढ व्यक्तींमध्ये कांजिण्या आल्यास त्या तीव्र स्वरूपात येतात.
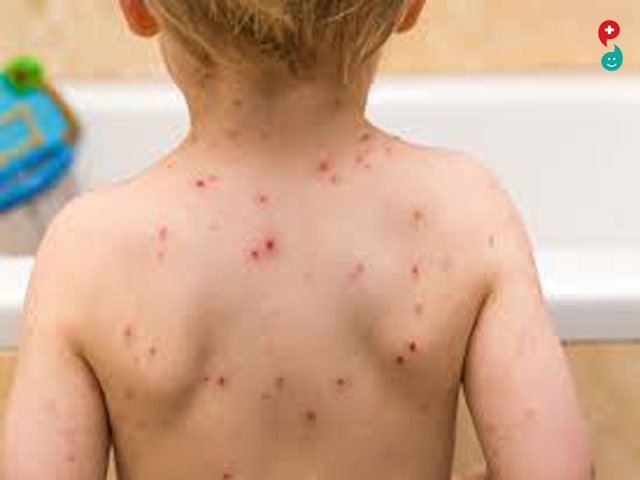
कांजिण्या हा आजार एक प्रकारच्या सूक्ष्म विषाणूमुळे होतो. व्हॅरिसेला झोस्टर व्हायरस असं त्याचं नाव आहे. शरीरातील उष्णता बाहेर पडल्यामुळे कांजिण्या होतात, अशी एक चुकीची समजूत आहे. ती डोक्यातून काढून टाकायला हवी. हा साथीचा आजार आहे आणि तो एका मुलाकडून दुसऱ्या मुलाला संपर्कामुळे किंवा श्वासावाटे हवेतून जलद पसरतो. विषाणूंचा शिरकाव शरीरात झाल्यापासून साधारण १० ते १५ दिवसांत आजाराची लक्षणं दिसू लागतात. मुलाला प्रथम थोडा ताप येतो. डोकंदुखी होऊ शकते. तापाच्या पहिल्याच दिवशी अंगावर पुळ्या दिसू लागतात. हळुहळू त्या पाण्यानं भरतात. प्रथम त्या छाती, पोट आणि पाठीवर येतात. नंतर त्या चेहरा आणि हातापायांवर पसरतात. या पुळ्यांना खाज सुटते. आधी आलेल्या पुळ्या थोड्या सुकू लागतात, तोपर्यंत नवीन पुळ्या अंगावर इतरत्र येऊ लागतात. या पुळ्या डोक्यात, केसात, कानात, घशात आणि डोळ्यातही येतात. चार-पाच दिवसांत पुळ्या कोरड्या पडू लागतात. त्यावर काळ्या रंगाच्या खपल्या धरतात. पुढे चार-पाच दिवसात त्या खपल्या पडून जातात. कांजिण्या दिसायच्या आधीपासून ते खपल्या धरेपर्यंत हा आजार एका मुलाकडून दुसऱ्याकडे पसरू शकतो.
कांजिण्या आल्यानंतर त्या मुलाला संसर्गाच्या भीतीनं इतर मुलांमध्ये मिसळू दिलं जात नाही; परंतु कांजिण्या दिसण्यापूर्वीच हे विषाणू श्वासावाटे एका मुलाकडून दुसरीकडे पसरतात. त्यामुळे भावंडं आणि रोजच्या संपर्कातील मित्र-मैत्रिणींना आजारी मुलांपासून दूर ठेवून फारसं काही साध्य होत नाही. गोवर आणि गालगुंडाप्रमाणे या आजारातही नव्यानं संपर्कात येणारे मित्र, पाहुणी मुलं यांच्यापासून आजारी मुलाला दूर ठेवावं. म्हणजे त्यांना संसर्ग होणं टळेल.
कांजिण्यांचा आजार हा तसा फार गंभीर नसला, तरी त्रासदायक नक्की आहे. ताप येणं, खूप खाज सुटणं, डोकं दुखणं, अंगभर फोड या लक्षणांमुळे रुग्ण वैतागून जातो. शिवाय नेमकी परीक्षेच्या काळात ८-१० दिवस शाळा बुडते, ती वेगळीच. काही मुलांमध्ये क्वचित प्रसंगी गंभीर दुष्परिणामही आढळतात. उदा. छातीत न्यूमोनिया होणं, कांजिण्यांमध्ये मोठे फोड होणं, अगदी क्वचित प्रसंगी मेंदूला सूज येऊन आकडी येणं.
उपचार
कांजिण्यावर उपचार घरीच करता येतात. उपचारामध्ये ताप कमी करणे आणि बरे होण्यास मदत करणे एवढ्या दोन बाबींचा समावेश आहे. कांजिण्या हा विषाणूजन्य आजार असल्याने प्रतिजैविके अँेटिबायोटिक्स देऊन उपयोग होत नाही. अंगावर ओल्या कापडाच्या पट्ट्या ठेवणे किंवा रुग्णास थंड अथवा कोमट पाण्याने स्नान घालण्याने अंगाची खाज कमी होण्यास मदत होते. आंघोळीच्या पाण्यात शंभर ग्रॅम खाण्याचा सोडा ( हे प्रमाण टबभर पाण्याचेआहे ). आणि दोन कप ओट मील घालून स्नान करावे. ( भारतामध्ये बादलीभर पाण्यात एक चहाचा चमचा खाण्याचा सोडा आणि चमचाभर डाळीचे पीठ घालावे. सौम्य साबणाचा वापर करावा. अंघोळीनंतर अंग टिपून घ्यावे. पुसू नये. कॅलॅमिन सारखे लोशन लावल्यास खाज कमी होते. खाजविल्यानंतर जंतुसंसर्ग होत असल्याने रुग्णाची नखे कापून घावीत. मोठ्या वयाच्या मुलाना खाजवू नका अशी सूचना द्यावी. अगदी लहान मुलांच्या हातास मऊ कापड बांधून ठेवावे.
तोंडामध्ये पुरळ उठल्यास पाणी पिणे किंवा अन्न गिळणे कठीण होते. अशा वेळी थंड पेये, सरबते,मऊ खीर, लापशी असे सहज गिळता येतील असे पदार्थ खाण्यास द्यावेत. डॉक्टरच्या सल्ल्याने योनिमार्ग किंवा शिश्नावरील पुरळावर जंतुनाशक क्रीम लावावे. पुरळामध्ये जंतुसंसर्ग झाल्यास प्रतिजैविके वैद्यकीय सल्ल्याने वापरावीत. ॲेसीटॅमिनोफेन किंवा इतर तत्सम ॲस्पिरिन विरहित औषधाने ताप कमी होतो. ॲयस्पिरिन किंवा इतर सॅलिसायलेट गटातील औषधे कांजिण्याच्या रुग्णाना देऊ नयेत. ॲ स्पिरिनच्या वापराने कांजिण्याच्या रुग्णामध्ये ‘ रेये सिंड्रोमची लक्षणेदिसू लागतात. रुग्णास नेमके कोणते औषध द्यावे यासाठी योग्य वैद्यकीय सल्ला घ्यावा. जन्मजात प्रतिकारशक्ती क्षीण असलेल्या रुग्णाना ॲेसिक्लोव्हिर हे विषाणूप्रतिबंधक औषध देतात. झोव्हिरॅक्स सुद्धा अपेक्षित परिणाम साधते. पण झोव्हिरॅक्स च्या सार्वजनिक वापरावर अजून तज्ञांचे एकमत झालेले नाही.
पर्यायी उपाययोजना
कांजिण्यामुळे आलेला ताप इतर त्रास यावर पर्यायी उपाय योजना करण्यात येते. थंड किंवा कोमट पाण्याने स्नान. पाण्यात रोल्ड ओटस घातल्याने त्यामधील बीटा ग्लुकॅन हे विद्राव्य तंतू पाण्यात विरघळतात. या विद्राव्य तंतूमुळे प्रतिकारशक्ती वाढण्यास मदत होते. रोल्ड ओटसची पुरचुंडी पाण्यात सोडून ठेवल्यास त्यातील विद्राव्य पदार्थ पाण्यात उतरतो. या पाण्याने खाज कमी होते. खाज कमी करण्यासाठी कोरफडीचा गर अंगावर लावतात. कॅलँडुला नावाचे होमिओपॅथीमधील एक औषध खाज कमी करण्यासाठी प्रभावी आहे. याशिवाय एमेटिक ( ॲोन्टिमोनियम टार्टारिकम) पॉयझन आयव्ही आणि गंधकयुक्त औषधांचा चांगला उपयोग झाल्याचे आढळून आले आहे.
अनुमान
बहुतेक रुग्णामध्ये कांजिण्या आठवड्याभरात बरी होते. कांजिण्या बरी झाल्यानंतर फारशी काळजी घ्यावी लागत नाही. कांजिण्या झाल्यानंतर वीस टक्के पन्नाशीच्या पुढील व्यक्तीमध्ये दीर्घ मुदतीचे परिणाम शरीरावर शिल्लक राहतात. हर्पिस जातीच्या विषाणूचे वैशिष्ट्य म्हणजे वॅरिसेला झोस्टर विषाणू कांजिण्या ब-या झाल्या तरी शरीरातून संपूर्णपणे कधीच जात नाही. विषाणू चेता पेशीमध्ये सुप्तावस्थेमध्ये राहतो. दीर्घ काळानंतर तो पुन्हा कार्यरत हो ऊन त्या वेळी त्याचे रूपांतर शिंगल्स नावाच्या आजारामध्ये होते. प्रतिकारक्षमता क्षीण झाल्याचे हे लक्षण आहे. अत्यंत वेदनाजन्य या आजारास हर्पिसया नावानेओळखले जाते. या आजारात चेतांचा दाह होतो. चेतादाहाबरोबर ताप , चेहरा आणि अंगावर पुरळ अशीही लक्षणे दिसतात. हा त्रास सुमारे दहा दिवस होतो. ज्याठिकाणी चेता दाह शिंगल्स मुळे झालाआहे तेथे महिनोन महिने किंवा वर्षे आजारोत्तर वेदना होत राहतात. सध्या शिंगल्स वर दोन प्रभावी औषधे उपलब्ध आहेत. व्हॅल्ट्रेक्स आणि फॅमव्हिर. लक्षणे दिसण्यास प्रारंभ केल्यानंतर 96 तासामध्ये ही औषधे दिल्यास हर्पिस विषाणूचे विभाजन थांबते. प्रतिकार यंत्रणा क्षीण झालेल्या रुग्णामध्ये यांचा उपयोग कसा करता येतो यावर पुरेसे संशोधन झाले नाही. फॅमव्हिर अठरा हून लहान व्यक्तीस देता येत नाही.
प्रतिबंधात्मक उपाय
व्हेरिसेला झोस्टर इम्युनोग्लोबिन ‘ व्हीझीआयजी’ या नावाचे प्रथिन सध्या कांजिण्या प्रतिबंधक लस म्हणून उपस्थित आहे. लहान मुले आणि प्रतिकारशक्ती क्षीणझालेल्या रुग्णामध्ये आजाराची लक्षणे दिसायला लागल्यापासून 96 तासाच्या आत व्ही झी आयजी इंजेकशन दिल्यास याचा परिणाम दिसून येतो. 96 तासानंतर हे प्रथिन दिल्यास अपेक्षित परिणाम दिसत नाही. नुकत्याच संसर्ग झालेल्या रुग्णाच्या रक्तामधून व्हीझीआयजी गॅमा ग्लोब्युलिन प्रथिन मिळविले जाते. व्हॅरिवॅक्स ही सौम्य विषाणू लस आहे. कांजिण्यापासून 85% संरक्षण देण्यात हे सक्षम आहे. गंभीर प्रकारच्या कांजिण्यापासून 100% प्रतिबंध या लसीने झाल्याचे आढळून आले आहे. इंजेक्शन दिलेल्या ठिकाणी एखादा पुरळ एवढीच प्रतिक्रिया शरीराची असते. सेंटर फॉर डिसीझ कंट्रोल यांच्या सूचनेनुसार ही लस सर्व बालकाना 12-18 महिन्यात दिली पाहिजे. (अति संवेदनक्षम बालकांचा अपवाद सोडून) मीझल्स-मम्स- रुबेला लसीकरणाच्या वेळी ही लस दिलीतर योग्य. भारतात पोलिओट्रिपल च्या वेळी. बारा वर्षापर्यंत च्या मुलाना नक्की कांजिण्या आधी झाल्या होत्या की नाही याची खात्री झाली नसेल तर कांजिण्याची लस देता येते. आरोग्य कर्मचारी आणि ग्रामीण आरोग्य सेवक आणि जननक्षम माताना कांजिण्या होण्याची शक्यता अधिक असल्याने कांजिण्याची लस घेणे श्रेयस्कर ठरते. अशा पासून इतराना रोगप्रसार होण्याची शक्यताही अधिक असते. यासाठी हा प्रतिबंधात्मक उपाय करावा.
बारा वर्षांच्या मुलाना कांजिण्याची लस एकदा देणे पुरेसे ठरते. त्याहूनमोठ्या मुलाना आठ आठवड्यानी आणखीएक डोस द्यावा लागतो. सन 2000 मध्ये एका दिन शाळेमध्ये पसरलेल्या कांजिण्याच्या साथीने वैद्यकीय क्षेत्रात खळबळ उडालेली होती. कारण या साठीमध्ये सर्व मुलाना एकदा कांजिण्याची लस दिलेली होती. त्यामुळे 2002 पासून आणखी एकदा लस देणे सुरू झाले. लसीकरणाचे शुल्क वैद्यकीयविमा कंपन्यानी नाकारल्याने अठरा वयापर्यंतच्या मुलांचा लसीकरणाचा खर्च आता अमेरिकन शासन करते. ज्याना कांजिण्याची लक्षणे दिसायला लागली आहेत अशाना व्हेरिवॅक्स दिले जात नाही. जुनाट मूत्रपिंडाच्या –वृक्काच्या आजाराने ग्रस्त असलेल्याना ही लस देणे अपायकारक आहे अशी समजूत होती. पण अशाही मुलाना 2003 पासून ही लस सुरक्षित ठरली आहे. ही माहिती महत्त्वाची ठरण्याचे कारण वृक्क रोपणकेलेल्या रुग्णामध्ये कांजिण्याचा आजार जीवघेणा ठरत होता.
व्हेरिवॅक्स लस गरोदर स्त्रियाना देता येत नाही. लसीकरणानंतर तीन महिन्यानी स्त्रियानी गर्भधारणेचा प्लॅन करावा. कांजिण्याच्या संपर्कात आल्यानंतर जेंव्हा कांजिण्या ऐन भरातअसतो त्यावेळी लसीकरण करावे असा सल्ला दिला जातो. अशावेळी कांजिण्यापासून योग्य प्रतिबंध होतो. अमेरिकन सांसर्गिक रोग सोसायटीच्या म्हणण्याप्रमाणे ज्या प्रौढाना कधीही कांजिण्या झाल्या नाहीतअशा सर्व प्रौढानी कांजिण्याची लस घेऊन प्रतिबंधात्मक उपाय करावेत. प्रारंभीच्या काळात लसीच्या सुरक्षिततेबद्दल आणि परिणामकारकतेबद्द्ल पालकाना शंका होत्या. जसे अधिक राज्यानी आपापल्या शाळेमधील मुलाना लस देण्याबद्द्ल आग्रह धरल्यानंतर लसीकरणाचा विरोध दूर झाला. 2001 मधील कांजिण्या लसीच्या अभ्यासानंतर लसीची परिणामकारकता आणखी एकदा तपासली गेली. सहा वर्षाच्या संशोधनानंतर कांजिण्या हा पहिला मानवी हर्पिस विषाणू लसीकरणाने आटोक्यात आल्याचे सिद्ध झाले. आधी संशय व्यक्त केल्याप्रमाणे लसीकरणानंतर शिंगल्स चा धोका असल्याचे वाटत होते. पण आता अशा रुग्णांची संख्या घटत असल्याचे घ्यानात आले आहे.
रोगलक्षणे
विषाणुची लागण झाल्यानण्तर सुमारे दोन आठवडयानंतर रोगलक्षणे उमटतात. आजाराच्या सुरुवातीच्या काळात थंडीताप, पाठदुखी, खोकला, सर्दी, डोळे लाल होणे, इत्यादी त्रास होतो. हा त्रास एखादा दिवसच असतो. पण प्रौढ वयात हा त्रास दोन-तीन दिवस टिकतो.
ताप सुरू झाल्यानंतर एक-दोन दिवसांत अंगावर पुरळ उठतात. पुरळ बहुधा छाती, पोट यांवर जास्त असतात. पुरळांची सुरुवात लालीने होते, नंतर त्यात पाणी भरते, मग पू होतो व नंतर खपली धरते. हे सर्व बदल पाच दिवसांतच होतात.
उपचार
हा रोग विषाणुजन्य असल्यामुळे उपचार मुख्यत्वे ताप नियंत्रण व स्वच्छता यावर केंद्रित असते. तापाकरिता तापनाशक औषधे पॅरासिटॅमॉल, निमसुलाईड, व इत्यादी वापरले जातात.
प्रतिबंधात्मक उपाय
आजारी व्यक्तीच्या संपर्कात न येणे.
प्रतिबंधक लसीकरण करून घेणे.
मेंदूत संसर्ग - वर्णन, लक्षणे (चिन्हे), निदान, उपचार.
जेडबीएमटी - खोपडी आणि मेंदूला हानी, ज्यामध्ये डोकेच्या अचूकपणाचे उल्लंघन होत नाही किंवा अपोन्युरोसिसच्या नुकसानाशिवाय मृदु पेशींच्या जखम आणि जखमा होतात.क्रॉनियोसेरेब्रल इजा साठी क्रेनियल व्हॉल्टचा फ्रॅक्चर समाविष्ट असतो, जो जवळच्या सॉफ्ट टिश्यू आणि ऍपोन्यूरोसिसला दुखापत करू शकत नाही.
ZBMT चे विविध प्रकारचे मेंदूचे नुकसान होते: गोंधळ, वेगवेगळ्या तीव्रतेचा संक्षेप, संपीडन आणि इतर. मेंदूचा त्रास (एसजीएम) सर्व टीबीआयच्या 70-80% सह. हे वैद्यकीयदृष्ट्या एक कार्यक्षमपणे उलट करण्यायोग्य स्वरूप आहे आणि थोड्या काळासाठी (काही सेकंदांपासून काही मिनिटांपर्यंत) चेतना बंद केल्याने त्याचे वर्णन केले जाते. एसजीएमला दुखापतीपूर्वी, दरम्यान आणि नंतर संकीर्ण कालावधीसाठी मेमरी हानी दिली जाऊ शकते. एसजीएम मळमळ, उलट्या, डोकेदुखी, चक्रीवादळ, कमजोरी, टिनिटस, घाम येणे, चेहऱ्याचे झुडूप येणे, डोळ्यांमध्ये अडथळा येणे, डोळ्याच्या हालचालींमध्ये डोकेदुखी, वाचताना दुहेरी दृष्टी. महत्त्वपूर्ण असामान्यता नसलेली महत्त्वपूर्ण कार्ये. खोपडी च्या हाडे नाही नुकसान. सेरेब्रो-स्पाइनल द्रवपदार्थ आणि त्याचे मिश्रण सामान्य आहे. जखम झाल्यानंतर पहिल्या आठवड्यात एसजीएमच्या रूग्णांची सामान्य स्थिती सुधारते. मेंदूचा संसर्ग हे जास्त सेरेब्रल प्रतिक्रिया काढून टाकणे तसेच मस्तिष्क स्टेम निर्मितीच्या क्रियात्मक क्रियाकलाप पुनर्संचयित करण्याच्या उद्देशाने आहे जे इजा दरम्यान मायक्रोस्ट्रेनद्वारे सर्वाधिक प्रभावित होते.
- 1 आठवड्याच्या कालावधीसाठी विश्रांती घ्या;
- sedatives: सिबाझॉन, एलेनियम;
- hyposensitizing औषधे: पाइपोल्फन, डिफेनहायड्रॅमिन;
- वनस्पतीजन्य औषधे: प्लॅटिफिलीन, बेलॉइड;
- उद्दीष्ट वनस्पतिपरिवर्तनांसह सेरेब्रल मायक्रोक्रोर्क्युलेशन सुधारण्यासाठी अमीनोफिलाइन अनैच्छिकपणे;
- salurtics: फुरोसाईमाइड, ethacrynic ऍसिड - शक्यतो पोटॅशियम कमतरता सुधारणे सह 4-6 दिवस सकाळी 1 टॅबलेट, सेरेब्रल edema लढण्यासाठी;
- डायजेपाम, फेनोबार्बिटल - झोप विकारांसाठी;
- सतत ऍथेनियासह, कॅफिन दिवसात 2 वेळा, 10% समाधान 2 मिली.
- नॉट्रोपिक्स: नॉटोट्रोपिल, पायरिडिटॉल, पोस्ट-आघातिक अवशिष्ट प्रभाव टाळण्यासाठी.
मेंदूचा संसर्ग (यूजीएम) मस्तिष्क पदार्थ, सॅबराचोनॉइड हेमोरेज, खोपडी व्हॉल्ट आणि खोपडी बेसचे फ्रॅक्चर, फ्रिक्वल मॅक्रोस्ट्रक्चरल हानीच्या फरकांमुळे, वारंवारता आणि तीव्रता ज्यात तीव्रतेच्या तीव्रतेशी संबंध आहे, तेथे शराबयुक्त जागा, वस्तुमान प्रभाव.
मेंदूच्या तीन अंशांचा अंश आहे.
सौम्य मेंदू संसर्ग 20 मिनिटांपर्यंतच्या दुखापतीनंतर चेतना बंद करून प्रकट केले. गोंधळासारखे नसलेले, क्रेनियल व्हॉल्ट आणि सबराचोनॉइड हेमोरेजचे फ्रॅक्चर शक्य आहे. रुग्णाची पुनर्संसाधन झाल्यानंतर, हे लक्षात घेतले आहे:
- डोकेदुखी, चक्कर येणे, मळमळणे;
- स्मरणशक्ती
- उलट्या, शक्यतो पुनरावृत्ती;
- उच्चारलेल्या अपयशांशिवाय महत्त्वपूर्ण कार्ये;
- मध्यम ब्रॅडीकार्डिया किंवा टचकार्डिया;
- उच्च रक्तदाब - कधीकधी;
- श्वसन आणि सामान्य मर्यादेत तापमान;
- सौम्य न्यूरोलॉजिकल लक्षणे, दुखापतीनंतर 2-3 आठवड्यांच्या आत परत येणे;
- संगणित टोमोग्राम स्थानिक एडीमाची चिन्हे शोधते.
मध्यम मेंदूचा संसर्ग 20 तासांच्या कालावधीत अनेक तासांपर्यंत दुखापत झाल्यानंतर चेतना बंद करून प्रकट केले. व्हॉल्ट आणि खोपडीचा आधार आणि लक्षणीय उपवाहिनी हेमोरेजचे फ्रॅक्चर. रुग्णाची पुनर्संसाधन झाल्यानंतर, हे लक्षात घेतले आहे:
- तीव्र अस्वस्थता;
- वारंवार उलट्या;
- मानसिक विकार;
- महत्त्वपूर्ण कार्याचे क्षणिक विकार शक्य आहेत;
- मेनिंगेल लक्षण
- स्टेम लक्षणे: निस्टाग्मस, मेनिंग्यल लक्षणांचे पृथक्करण, स्नायू टोन, टेंडन रिफ्लेक्स;
- फोकल लक्षणे, जी मस्तिष्क संसर्गाच्या स्थानाद्वारे निर्धारित केली जातात: पुत्री आणि ऑक्लोकोटर विकार, अंगांचे पॅरिस, भाषण विकार, संवेदनशीलता;
- सीटी उच्च-घनतेच्या लहान अंतर्भूततेच्या स्वरूपात किंवा घनतेमध्ये मध्यम एकसमान वाढीच्या स्वरूपात फोकल बदल ओळखते.
सौम्य ते मध्यम तीव्रतेचा मेंदूचा संसर्ग हे मस्तिष्कच्या संसर्गासाठी उपचारांप्रमाणेच केले जाते, परंतु अधिक शक्तिशाली औषधे जोडण्याबरोबरच केले जाते. उपचारांचे मुख्य दिशानिर्देशः
- सेरेब्रल रक्त प्रवाह सुधारणे;
- ब्रेन ऊर्जा पुरवठा सुधारण्यासाठी;
- रक्त-मेंदूच्या अडथळ्याचे कार्य पुनर्संचयित करणे;
- कर्णगामी पोकळीतील पाण्याच्या क्षेत्रामध्ये रोगविषयक बदल काढून टाकणे;
- अँटी-इंफ्लॅमेटरी थेरपी;
- चयापचय उपचार
- सबराचोनॉइड हेमोरेजच्या बाबतीत हेमोस्टॅटिक एंटी-एंझाइम थेरपी: एमिनोकॅप्रोइक अॅसिड, कॉन्ट्रीकल, गॉर्डॉक्स, ट्रेसिलॉलचे 5% समाधान.
मज्जासंसर्ग तीव्र कित्येक आठवड्यांत अनेक तासांच्या दुखापतीनंतर चेतना बंद करून प्रकट केले. व्हॉल्ट आणि खोपडीचा आधार आणि मोठ्या प्रमाणावर सॅराचॅनोयॉइड हेमोरेजच्या हाडेांची फ्रॅक्चर. रुग्णाची पुनर्संसाधन झाल्यानंतर, हे लक्षात घेतले आहे:
- मोटर आंदोलन सहसा व्यक्त केले जाते;
- गंभीर कार्ये गंभीर धमक्या उल्लंघन;
- स्टेम न्यूरोलॉजिकल लक्षणे वर्चस्वः पॅरिसिस पहा, डोळ्याच्या दिशेने फिरणारी हालचाल, विरघळणारे विकार, सूक्ष्म एकाधिक न्यस्टॅग्मस, उभ्या किंवा क्षैतिज अक्षांसह - डोळ्यातील भिन्नता, विविध स्नायू टोन, हार्मोटोनिया इत्यादी.
- अंगाचे पॅरिसिस खाली पक्षाघात करणे;
- स्नायू टोन च्या उपकोर्टिकल विकार;
- सामान्यीकृत किंवा फोकल जप्ती शक्य आहे;
- फोकल लक्षणे हळूहळू परत येतात, मोटार आणि मानसिक क्षेत्रांपासून अनावश्यक अवशिष्ट प्रभाव शक्य आहेत;
- अर्ध्या प्रकरणांमध्ये सीटी स्कॅन तीव्र घनता घनतेच्या वाढीचे (आकारात महत्त्वपूर्ण) फोकस दर्शविते, एक तृतीयांश प्रकरणांमध्ये - फोकल मेंदूच्या विकृती एका विषम घनतेच्या वाढीच्या रूपात आढळतात.
तीव्र मेंदूच्या दुखापत आणि तीव्र कम्प्रेशनचे उपचार सेरेब्रल आणि सिस्टीमिक स्तरावर स्व-नियमन प्रक्रियेच्या सकल उल्लंघनांच्या तीव्र उपचारांच्या अटींमध्ये ब्रेन कॉम्प्रेशन आणि समाधानास सुधारणे या सर्व गोष्टींचा समावेश होतो. सावधगिरी बाळगा! साइट द्वारे प्रदान केलेली माहिती साइट फक्त संदर्भासाठी आहे. डॉक्टरांच्या डॉक्टरांशिवाय कोणत्याही औषधोपचार किंवा प्रक्रिया न केल्यास संभाव्य नकारात्मक परिणामांसाठी साइट व्यवस्थापन जबाबदार नाही!
बंद - बाह्य बाह्य दुखापतीशिवाय - आघातग्रस्त मेंदूचा त्रास प्रामुख्याने रहदारी अपघात, शारीरिक शस्त्रांसह झगडा आणि क्रीडा प्रशिक्षण दरम्यान होतो. बंद ट्रायमॅटिक मेंदूची दुखापत (बंद क्रॉनियोसेब्रल इजा) नोंदवताना, डोकेचा उपकेंद्र ऊतक टिकून राहू शकतो. धोकादायक परिणाम टाळण्यासाठी डॉक्टरांकडे वेळेवर प्रवेश केल्याने आपल्याला मेंदूच्या कार्य (जीएम) चे पुनर्संचयित करण्यास अनुमती मिळते.
निदान
मेंदूचा संसर्ग ओळखणे हे न्यूरोलॉजिस्ट किंवा ट्रॅमेटोलॉजिस्टसाठी सोपे काम नाही कारण ते निदान करण्यासाठी मुख्य निकष हे कोणत्याही लक्षणीय डेटाच्या अनुपस्थितीत व्यक्तिपरक लक्षणांचे घटक आहेत. घटनेच्या साक्षीदारांना उपलब्ध माहितीचा वापर करून आपणास दुखापतीची परिचित माहिती असणे आवश्यक आहे. ओटोन्यूरोलॉजिस्टची तपासणी करणे अत्यंत महत्त्वाचे आहे, ज्यामुळे विस्थापन चिन्हांच्या अनुपस्थितीत वेस्टिबुलर विश्लेषकांच्या चिडचिडीच्या लक्षणांची उपस्थिती निर्धारित करण्यात मदत होते. मेंदूच्या गोंधळाच्या सौम्य सेमिओटिक्समुळे आणि अनेक शोकांतिक रोगांच्या परिणामी अशा चित्रपटाची शक्यता असल्यामुळं, निदानामध्ये क्लिनिकल लक्षणेंचा डायनॅमिक्स विशेष महत्व आहे. "गोंधळ" च्या निदानासाठी तर्कशक्ती हा त्रासदायक मेंदूच्या दुखापतीनंतर 3-6 दिवसांसारख्या लक्षणांची लापताता आहे. गोंधळामुळे, खोपडी हाडे नसतात. दारूचे मिश्रण आणि त्याचे दाब सामान्य राहतात. मेंदूचा सीटी स्कॅन इंट्राक्रैनियल रिक्त स्थान परिभाषित करीत नाही.
उपचार
क्रॉनियोसेब्रल जखम झालेल्या व्यक्तीस त्याच्या इंद्रियेत आल्यास, त्याला सर्व प्रथम आरामदायक आडव्या स्थिती द्यावी लागते, त्याचे डोके किंचित वाढवावे. बेशुद्ध श्वासोच्छवासाच्या मेंदूग्रस्त ब्रेन जखमी व्यक्तीस तथाकथित दिले पाहिजे. "सेव्हिंग" स्थिती - उजव्या बाजूला ठेवा, चेहरा जमिनीवर बदलावा, डाव्या हातात आणि पायाला कोपर आणि गुडघा जोड्या (जर रीनाय आणि फ्रॅक्चरच्या फ्रॅक्चरस वगळल्या गेल्या असतील तर उजवीकडे कोनात वाकून). या परिस्थितीमुळे फुफ्फुसातील हवा मुक्त होण्यास, जीभ कमी होण्यापासून, उलट्या, लवण आणि श्वासोच्छवासातील रक्त टाळण्यास मदत होते. डोके वर घाव रक्ताळल्यास, अॅसेप्टिक पट्टी लागू करा.
दुखापतग्रस्त मेंदूच्या दुखापतीचे सर्व बळी अपघाताने रुग्णालयात दाखल केले जातात, जिथे निदान पुष्टी झाल्यानंतर, त्यांना रोगाच्या वैद्यकीय वैशिष्ट्यांवर अवलंबून असलेल्या कालावधीसाठी विश्रांती देण्यात येते. फोकल मेंदूच्या लक्षणांची अनुपस्थिती, मेंदूच्या सीआर आणि एमआरआयवर तसेच रुग्णाच्या स्थितीमुळे सक्रिय वैद्यकीय उपचारांपासून दूर राहण्यास परवानगी देते, यामुळे रुग्णांना आउट पेशंट उपचारांकरिता सोडविण्यास मदत होते.
मेंदूच्या गोंधळामुळे अति सक्रिय सक्रिय औषधोपचार लागू होत नाही. त्याचे मुख्य उद्दीष्ट हे मेंदूच्या कार्यात्मक स्थितीचे सामान्यीकरण, डोकेदुखी, झोपण्याची सामान्यता. यासाठी, एनाल्जेसिक्स, सेडेटिव्ह्ज (नियम म्हणून, गोळ्या वापरल्या जातात).
एडिनोव्हायरस
एडिनोव्हायरस अनेक प्रकारचे आजार होऊ शकतात:
- सर्दी
- घसा दुखणे
- ब्रॉन्कायटीस (फुफ्फुसातील वातनलिका जेव्हा म्यूक्स आणि भरमसाट होवू शकतात तेव्हा अशी स्थिती येते जेव्हा एखाद्या व्यक्तीला खोकला आणि श्वास लागतो)
- निमोनिया (फुफ्फुसाचा संसर्ग)
- अतिसार
- गुलाबी डोळा (कोन्जेक्टिव्हिटीस)
- ताप
- मूत्राशय जळजळ किंवा संसर्ग
- पोट आणि आतड्यांना सूज येणे
- न्यूरोलॉजिक रोग (मेंदू आणि रीढ़ ची हड्डी प्रभावित करणाऱ्या परिस्थिती)
एडिनोव्हायरस गंभीर आजारांपेक्षा गंभीर आजार पण कमी करु शकतात. कमकुवत प्रतिरक्षा प्रणाली असलेले लोक, किंवा श्वासोच्छवासाच्या किंवा हृदयरोगाच्या रोगामुळे एडेनोव्हायरस संसर्गापासून गंभीर आजाराचा धोका वाढतो.
या रोगाचा प्रसार
- एडिनोव्हायरससामान्यत: संक्रमित व्यक्तीपासून इतरांपर्यंत पसरतात
- वैयक्तिक स्पर्श, जसे स्पर्श करणे किंवा धक्का देणे
- खोकला आणि शिंकून
- एखाद्या वस्तू किंवा पृष्ठभागावर एडेनोव्हायरससह स्पर्श करुन आपले हात धुण्याआधी आपले तोंड, नाक किंवा डोळे स्पर्श करा.
- काही एडिनोव्हायरस एखाद्या संक्रमित व्यक्तीच्या मलच्या माध्यमातून पसरतात, उदाहरणार्थ, डायपर बदलताना. एडेनोव्हायरस जलतरण तलावासारख्या पाण्यामधून - देखील पसरू शकतात, परंतु हे कमी सामान्य आहे.
- कधीकधी एखाद्या व्यक्तीस एडेनोव्हायरस संसर्गापासून पुन्हा प्राप्त झाल्यानंतर बर्याचदा विषाणू शेड (शरीरातुन सोडला जाऊ शकतो), विशेषकरून ज्यांना रोगप्रतिकारक शक्ती कमजोर आहे अशा लोकांमध्ये. हे "व्हायरस शेडिंग" सामान्यत: कोणत्याही लक्षणांशिवाय उद्भवते, तरीही ती व्यक्ती इतर लोकांमध्ये अॅडनोव्हायरस पसरवू शकते.
प्रतिबंध आणि उपचार
प्रतिबंध
- एडिनोव्हायरसलसी फक्त यूएस सैन्यासाठी आहे
- सध्या सर्वसामान्य जनतेला ऍडनोव्हायरस लस उपलब्ध नाही.
- यू.एस. फूड अँड ड्रग अॅडमिनिस्ट्रेशनने मार्च 2011 मध्ये एडेनोव्हायरस प्रकार 4 आणि 7 साठी विशिष्ट लस मंजूर केली होती, फक्त यू.एस. लष्करी कर्मचार्यांमध्ये वापरण्यासाठी ज्यांना या दोन एडिनोव्हायरसप्रकारांपासून संक्रमण होण्याची शक्यता जास्त आहे.
- स्वतःचे आणि इतरांचे संरक्षण करण्यासाठी साध्या चरणांचे अनुसरण करा. आपण काही साध्या चरणांचे अनुसरण करून आपल्या स्वत: ला आणि इतरांना
एडिनोव्हायरसआणि इतर श्वसनविषयक आजारांपासून संरक्षित करू शकता:
- आपले हात साबण आणि पाण्याने धुवावेत (सीडीसीचे स्वच्छ हात वाचवा!)
- अवांछित हातांनी आपले डोळे, नाक किंवा तोंड स्पर्श करणे टाळा
- आजारी असलेल्या लोकांशी जवळचा संपर्क टाळा
आपण आजारी असल्यास आपण इतरांची मदत करण्यास मदत करू शकता:
- आपण आजारी असताना घरी रहा
- खोकताना किंवा शिंकताना आपले तोंड आणि नाक झाकून टाका
- इतरांसह कप आणि खाण्याच्या भांडी सामायिक करणे टाळा
- इतरांना चुंबन देणे टाळा
- विशेषत: स्नानगृह वापरल्यानंतर साबण आणि पाण्याने आपले हात धुवा
- प्रकोप टाळण्यासाठी योग्य क्लोरीनची पातळी राखून ठेवा
एडिनोव्हायरसबर्याच सामान्य कीटकनाशक उत्पादनांसाठी प्रतिरोधक असतात आणि पृष्ठभाग आणि वस्तूंवर दीर्घ कालावधीसाठी संक्रामक राहू शकतात. एडिनोव्हायरसमुळे उद्भवलेल्या कोंजंक्टीवायटिसच्या उद्रेकांना रोखण्यासाठी स्विमिंग पूलमध्ये क्लोरीनचे पुरेसे स्तर ठेवणे आवश्यक आहे.
उपचार
एडिनोव्हायरस संसर्ग असलेल्या लोकांसाठी विशिष्ट उपचार नाही. बहुतेक एडिनोव्हायरस संक्रमण सौम्य असतात आणि त्यांना लक्षणे दूर करण्यात मदत करण्यासाठी केवळ काळजी घेणे आवश्यक आहे.